Libro: LE PATOLOGIE
| Sito: | CLassi Ibride Per la Scuola in Ospedale LABORATORI FORMATIVI |
| Corso: | LA CONDIZIONE DELLO STUDENTE E DELLA FAMIGLIA |
| Libro: | Libro: LE PATOLOGIE |
| Stampato da: | Utente ospite |
| Data: | lunedì, 1 giugno 2026, 22:20 |
Descrizione
Di seguito saranno presentate alcune delle patologie che
implicano un’ospedalizzazione
prolungata, le problematiche organiche e psicologiche
connesse ai diversi tipi di patologia, per passare infine alle procedure
e agli
strumenti diagnostici e/o terapeutici più comunemente utilizzati.
Tali patologie
verranno affrontate sia da un punto di vista clinico, sia indagando le
conseguenze fisiche e psicologiche ad
esse correlate e le procedure adottate per contrastarle.
Sommario
- 1. Introduzione
- 2. Patologie oncoematologiche
- 3. Patologie che richiedono una terapia immunosoppressiva
- 4. Le patologie invalidanti
- 5. Problematiche connesse alle patologie
- 5.1. Problematiche organiche delle patologie onco-ematologiche
- 5.2. Problematiche psicologiche delle malattie oncoematologiche
- 5.3. Problematiche organiche delle patologie che comportano un’immunosoppressione
- 5.4. Problematiche psicologiche delle condizioni che comportano un’immunosoppressione
- 5.5. Problematiche delle malattie invalidanti
- 5.6. Problematiche psicologiche delle malattie invalidanti
- 6. Strumenti diagnostici e terapeutici più comunemente usati
- 7. Approcci terapeutici curativi
- 8. Complicanze nelle terapie di supporto
- 9. Strumenti per la raccolta informazioni
1. Introduzione
Le patologie o le condizioni morbose che implicano una ospedalizzazione prolungata comprendono:
- Le patologie onco-ematologiche, e cioè le emopatie e i tumori solidi;
- Le patologie ematologiche non oncologiche ed immunomediate che richiedono una terapia immunosoppressiva, in particolare le malattie autoimmuni, le insufficienze (’aplasia) midollari ed i trapianti sia di cellule staminali emopoietiche che di organo solido;
- Le patologie invalidanti, e rappresentate da malattie congenite , geneticamente determinate e solitamente croniche, e da malattie acquisite.
Data l'ampia gamma di condizioni morbose, si è scelto di considerare quelle che necessitano di una ospedalizzazione prolungata o ricorrente. Possono, tuttavia, usufruire della scuola in ospedale (se prevista) gli alunni ricoverati per brevi periodi o in day-hospital.
2. Patologie oncoematologiche
Le patologie onco-ematologiche, comprendono i tumori solidi e le emopatie.
I tumori maligni che si riscontrano prevalentemente nel bambino sono quelli a partenza dal tessuto emopoietico e linfatico: emopatie, che comprendono sia le leucemie che i linfomi.
La loro frequenza varia con l’età: le leucemie colpiscono soprattutto i bambini di età < 10 anni; i linfomi quelli di età > 10 anni.
Le altre neoplasie vengono solitamente raggruppate col termine di tumori solidi e rappresentano circa 2/3 di tutte le neoplasie dell’età pediatrica. Come nell’adulto, possono colpire tutti i tessuti dell’organismo ma presentano delle caratteristiche diverse sia dal punto di vista biologico che epidemiologico. Nei bambini, i tumori solidi più frequenti sono quelli a partenza dai tessuti embrionali e del sistema nervoso centrale.
La prima categoria di patologie onco- ematologiche sono le emopatie, tra le quali troviamo le leucemie.
Le leucemie sono malattie eterogenee delle cellule staminali o dei precursori emopoietici caratterizzate da incontrollata proliferazione di “cloni cellulari” che hanno perso la “capacità sia differenziativa che maturativa”. In base al tipo cellulare, si distinguono in linfoblastiche e mieloidi e, in base all’esordio clinico e all’andamento, in acute o croniche.
I linfomi sono un gruppo eterogeneo di neoplasie che originano dal tessuto linfatico . Si distinguono due sottogruppi principali: i linfomi di Hodgkin e i linfomi non-Hodgkin.
Nei bambini, i linfomi sono meno frequenti delle leucemie e, tra i linfomi, sono più frequenti quelli non-Hodgkin.
Nei bambini, le leucemie acute rappresentano ¼ di tutte le forme tumorali maligne ed il 75% di questa è costituito da leucemie acute linfoblastiche.
La seconda categoria di patologie onco ematologiche racchiude I tumori solidi, più frequenti sono i tumori del sistema nervoso, in particolare medulloblastoma e gliomi di basso grado, astrocitoma e il neuroblastoma che origina dal tessuto nervoso extracerebrale e ha uno sviluppo prevalentemente addominale o toracico. Il quarto in ordine di frequenza è il nefroblastoma, detto anche tumore di Wilms, di origine renale.
Il neuroblastoma ed il nefroblastoma insorgono generalmente nei primi anni di vita, mentre i tumori ossei e quelli delle parti molli insorgono prevalentemente durante l’adolescenza.
Gli altri tumori, relativamente più rari, si sviluppano dagli altri tessuti: dal fegato si sviluppa l’epatoblastoma; dai tessuti molli si sviluppano diverse neoplasie, la più frequente delle quali è il rabdomiosarcoma; dal tessuto osseo si sviluppano i tumori ossei come l’osteosarcoma o il Sarcoma di Ewing.
3. Patologie che richiedono una terapia immunosoppressiva
Le patologie che richiedono una “terapia immunosoppressiva” sono le malattie autoimmuni e l’aplasia midollare.
Le malattie autoimmuni comprendono quelle condizioni morbose in cui alcune cellule dell’organismo non vengono più riconosciute come “proprie” da parte del sistema immunitario che le aggredisce con conseguente danno dei tessuti.
Le più comuni patologie autoimmuni in età pediatrica sono l’Artrite Reumatoide ed il LES (Lupus Eritematoso Sistemico).
L’Aplasia midollare, invece, è un quadro di insufficienza midollare caratterizzato da un patologico deficit della produzione delle cellule del sangue (globuli rossi, bianchi e piastrine) da parte del midollo osseo.
Può essere primaria (es. Anemia di Fanconi) o acquisite e nella maggioranza dei casi riconosce una patogenesi autoimmune (Anemia Aplastica).
Le procedure che richiedono una terapia immunosoppressiva sono il trapianto di cellule staminali emopoietiche e i trapianti d’organo. Il trapianto di “cellule staminali emopoietiche” è una procedura in cui, dopo una chemioterapia e/o radioterapia terapia mieloablativa, vengono infuse cellule progenitrici in grado di ripopolare il midollo e riprodurre tutti gli elementi del sangue. Il trapianto di cellule, inoltre, può essere allogenico: il donatore è diverso dal ricevente e può essere un familiare o un volontario, iscritto nel registro dei donatori autologo: il paziente è sia donatore che ricevente. I trapianti d’organo solido prevedono l’asportazione di un organo non funzionante contemporaneamente all’innesto di uno nuovo, sano, proveniente in genere da un donatore non familiare deceduto per cause accidentali.
I trapianti più frequentemente eseguiti in età infantile sono di rene, cuore e fegato.
4. Le patologie invalidanti
Le patologie invalidanti, rappresentate da malattie congenite, geneticamente determinate solitamente croniche e da malattie acquisite. Esse possono determinare una invalidità temporanea transitoria e una invalidità permanente cronica. Necessitano, a seconda della loro tipologia di ospedalizzazioni prolungate, frequenti, occasionali.
Tra le patologie invalidanti devono essere necessariamente incluse le malattie rare e le malattie psichiatriche.
Le malattie geneticamente determinate costituiscono la più frequente causa delle patologie invalidanti congenite.
Esse possono determinare una invalidità temporanea transitoria e una invalidità permanente cronica. Necessitano, a seconda della loro tipologia di ospedalizzazioni prolungate, frequenti, occasionali.
Tra le patologie invalidanti devono essere necessariamente incluse le malattie rare e le malattie psichiatriche.
Le malattie geneticamente determinate costituiscono la più frequente causa delle patologie invalidanti congenite.
La maggior parte delle malattie geneticamente determinate sono classificate tra le malattie rare. Di norma determinano una invalidità permanente e possono comportare sia una o più ospedalizzazioni prolungate sia ospedalizzazioni frequenti o ricorrenti.
4.1. Patologie invalidanti congenite
Malattie geneticamente determinate
Le malattie geneticamente determinate possono essere organizzate in differenti categorie:
1) Malattie cromosomiche (Sindrome Down, ritardo mentale);
2) del metabolismo (mucopolisaccarosi)
3) delle ghiandole endocrine (ipotiroidismo, diabete);
4) del Sistema Nervoso Centrale (epilessia) e degli organi di senso (sordità, cecità);
5) neuromuscolari (distrofia muscolare, amiotrofie spinali, neuropatie);
6) osteoarticolari (gravi scoliosi, acondroplasie);
7) cardio-respiratorie (cardiopatie congenite, fibrosi cistica)
8) dell’apparato digerente (celiachia)
Malattie cromosomiche (Sindrome Down, ritardo mentale).
Le malattie cromosomiche sono caratterizzate da ritardo mentale, anomalie del fenotipo e malformazioni a carico degli organi interni.
Esistono forme più miti, quali per esempio la Sindrome di Down dovuta alla presenza di un cromosoma 21 soprannumerario e forme più gravi sia dal punto di vista della compromissione neurologica, sia da quello relativo alla presenza di gravi malformazioni degli organi interni.
Colpiscono circa lo 0,5% dei nati vivi e sono spesso legate ad un’età materna avanzata.
Malattie del metabolismo (mucopolisaccarosi)
Sono molto numerose (circa 600 gli errori del metabolismo ad oggi noti) e la loro diagnosi è spesso difficile.
Esse hanno vari tipi di esordio:
Una rilevante percentuale (circa il 30-40%) è suscettibile di terapia dietetica, mentre nei restanti casi sono possibili varie strategie di trattamento, quali le terapie enzimatiche sostitutive (ERT), terapia vitaminica, i trapianti d’organo, oltre all’impiego di nuovi farmaci ad azione specifica.
Per alcune di queste malattie la terapia consente uno sviluppo ed una vita normali, per altre consente un miglioramento della qualità di vita.
Uno scompenso metabolico acuto prevede una prognosi a ungo termine, la quale è inversamente correlata al tempo intercorso tra l’inizio dei sintomi e l’inizio del trattamento di emergenza.
La malattia metabolica congenita più frequente è la fenilchetonuria (PKU) caratterizzata, nel caso non fosse riconosciuta precocemente e non trattata con regime dietetico particolare da:
La terapia è costituita da un regime dietetico a scarso contenuto di fenilalanina, aminoacido che altrimenti si accumulerebbe nei vari organi ed apparati causando la grave e non reversibile sintomatologia.
All’interno delle malattie del metabolismo abbiamo le patologie lisomiali.
Esse sono Malattie metaboliche ereditarie causate da un difetto enzimatico di degradazione delle molecole all'interno della cellula, con conseguente accumulo di prodotti all'interno dei lisosomi e gravi danni alla cellula stessa.
Nel loro insieme colpiscono 1 su 5000 nati. Hanno decorso progressivo con deterioramento delle funzioni vitali ed esito letale.
Le caratteristiche comuni di queste patologie sono:
Alcune tra le malattie lisomiali hanno possibilità di trattamento mediante terapia enzimatica sostitutiva con notevole miglioramento clinico e della qualità di vita.
Malattie lisomiali trattabili mediante terapia enzimatica:

4.2. Le patologie invalidanti acquisite
I traumi e gli accidenti acuti costituiscono la causa più frequente delle patologie invalidanti acquisite.
Possono determinare una invalidità temporanea (politraumatismi, fratture multiple e/o complicate, paresi, coma e stati commotivi) o permanente (paraplegie, sindromi apalliche, epilessie secondarie, deficit funzionali).
Tra le altre cause di malattie invalidanti acquisite vanno ricordate: gli esiti di sofferenze pre e perinatali, le infezioni prenatali (complesso TORCH), gli accidenti cerebro-vascolari (emorragie), i tumori.
Le malattie psichiatriche ed i gravi quadri psicopatologici (autismi, psicosi, schizofrenia, depressione, gravi nevrosi) rappresentano infine un’ampia porzione delle patologie invalidanti croniche.

5. Problematiche connesse alle patologie
Il decorso della malattia, le indagini diagnostiche e le terapie provocano nel bambino malato problematiche di carattere sia organico che psicologico. Anche se ogni patologia presenta delle caratteristiche di specificità, tuttavia possiamo identificare 4 gruppi di problematiche.:
5.1. Problematiche organiche delle patologie onco-ematologiche
Le manifestazioni cliniche delle emopatie (leucemie e linfomi) differiscono da quelle dei tumori solidi.
Tuttavia, i momenti critici sono comuni a tutte le patologie oncoematologiche e sono legati a fasi particolari della malattia, quali:
- la diagnosi, che è il momento della scoperta della malattia;
- la recidiva, che è la fase in cui, dopo un periodo di benessere, ricompare la malattia;
- la fase avanzata, che è il momento in cui la malattia ha il sopravvento.
Queste fasi richiedono un’ospedalizzazione di durata variabile ed inoltre provocano un isolamento temporaneo con limitazione della vita di relazione.
La sintomatologia clinica delle emopatie può essere sia sistemica che locale e dipende dal tipo di patologia. I sintomi possono essere di entità variabile.
I sintomi di più frequente riscontro nelle leucemie sono sistemici: astenia e pallore, malessere generale, dolori osteoarticolari, febbricola, emorragie cutanee e mucose. Tra i sintomi locali, i più frequenti sono la linfoadenomegalia e l’epatosplenonomegalia.
Nei linfomi, la linfoadenomegalia è sempre presente e in base alla sede coinvolta e alla sua entità, provoca una diversa sintomatologia clinica. I sintomi sistemici specifici più frequenti sono la febbre ed il dimagrimento.
I
tumori
solidi si
possono
manifestare
con sintomi
sia
sistemici
(febbre,
dimagrimento,
dolori
osteo-articolari,
astenia,
anoressia)
che
locali.
I sintomi
possono
essere
diversi
e di entità
variabile
ed,
in genere,
riflettono
la sede
di insorgenza
della
neoplasia.
Il riscontro
di una
tumefazione
visibile
e/o palpabile
può
essere
il
primo segno di una
neoplasia. Alcuni
sintomi
sono
caratteristici
dell’interessamento
di particolari
distretti
dell’organismo.
Sintomi tumori solidi
5.2. Problematiche psicologiche delle malattie oncoematologiche
Al momento della diagnosi, accanto ai sintomi clinici della malattia il bambino si trova ad affrontare diverse problematiche, quali:
- l’improvviso distacco dalle attività quotidiane;
- l’ospedalizzazione, con conseguente accettazione di un nuovo ambiente con ritmi e procedure diversi da quelli abituali;
- la limitazione dell’attività fisica;
- la conoscenza e l’accettazione del team curante.
Tutto ciò condiziona l’umore del bambino e può provocare dei sintomi simili a quelli della malattia. I sentimenti che prevalgono nel bambino sono la paura e il disorientamento.
La recidiva o ricaduta corrisponde ad una fase in cui il bambino, dopo aver assaporato la gioia del ritorno ad una vita normale, si trova a rivivere una situazione dolorosa che credeva di aver superato.
Oltre alla ricomparsa dei sintomi legati alla malattia, deve affrontare:
- un ulteriore e improvviso distacco dalle attività quotidiane;
- una nuova limitazione dell’attività fisica;
- la consapevolezza delle numerose procedure diagnostiche e/o terapeutiche da affrontare;
- un iter terapeutico più intensivo con un’ospedalizzazione prolungata.
Queste condizioni provocano nel bambino ansia e delusione.
Nella fase avanzata di malattia o terminale, il bambino si trova ad affrontare i sintomi ingravescenti e difficilmente controllabili dovuti alla progressione della malattia. Questa condizione comporta:
- una debilitazione fisica;
- frequenti controlli e/o ospedalizzazioni;
- una quotidianità difficile da ottenere;
- la sensazione di inadeguatezza fisica.
In questa fase, i sentimenti che prevalgono nel bambino sono: ansia, depressione e paura.

5.3. Problematiche organiche delle patologie che comportano un’immunosoppressione
Nelle patologie che necessitano di terapia immunosoppressiva le problematiche organiche sono rappresentate sia dai sintomi della malattia che dagli effetti dei farmaci immunosoppressori utilizzati.
I sintomi delle malattie autoimmuni possono essere sia sistemici (febbre) che locali, dipendenti dal tipo di patologia. Tra i sintomi locali, per esempio, nell’artrite reumatoide prevalgono i dolori alle piccole articolazioni con impotenza funzionale mentre nel LES, l’eritema “a farfalla” del viso può essere il primo segno di malattia.
Nell’aplasia midollare i sintomi di più frequente riscontro sono: emorragie cutanee e mucose, infezioni con febbre, astenia e, nell’anemia di Fanconi sono presenti anche alterazioni scheletriche.
Tra gli effetti collaterali dei farmaci immunosoppressori quello più comune e temuto è l’aumentato rischio infettivo.
Le problematiche organiche derivanti dalle procedure che comportano un’immusoppressione sono legate al tipo di trapianto.
- Nel trapianto autologo di cellule staminali emopoietiche, i problemi organici sono legati alla chemioterapia e/o radioterapia aplastizzanti, utilizzate nel “regime di condizionamento”.
- Nel trapianto allogenico di cellule staminali emopoietiche, le problematiche organiche sono legate sia alla terapia aplastizzante del regime di condizionamento che alla terapia immunosoppressiva impiegata per evitare la graft-versus host disease (GVHD).
Nei trapianti d’organo i problemi sono legati sia al tipo di intervento chirurgico che alla terapia immunosoppressiva utilizzata per evitare il rigetto dell’organo trapiantato.

5.4. Problematiche psicologiche delle condizioni che comportano un’immunosoppressione
L’ immunosoppressione impone accorgimenti e precauzioni che possono influire sulla qualità della vita, quali:
- l’uso della mascherina in determinate circostanze,
- la regolamentazione dell’alimentazione,
- i frequenti controlli e/o ospedalizzazioni.
Inoltre, l’alterazione dell’aspetto fisico e, quindi, dell’immagine corporea dovuta ad alcuni effetti collaterali dei farmaci immunosoppressori può provocare una crisi nella definizione dell’identità di sé e l’isolamento.
I sentimenti che prevalgono nel bambino sono la sensazione di inadeguatezza, paura e depressione.
5.5. Problematiche delle malattie invalidanti
Le malattie congenite solitamente evidenziano una gamma di sintomi che hanno come comune denominatore la mancata acquisizione di alcune competenze e/o l’inadeguato raggiungimento di alcune abilità.
L’individuo affetto definisce ed abilita le proprie autonomie funzionali in relazione ai limiti imposti dalla malattia sottostante.
Le patologie acquisite mostrano una sintomatologia caratterizzata da perdita o inabilità, temporanea o permanente, delle competenze e/o delle funzioni già precedentemente acquisite.
L’individuo affetto si trova a dover riabilitare le autonomie e le funzioni perse o non più adeguate in relazione agli esiti dell’evento acuto.
Tuttavia, laddove l’evento acuto è avvenuto molto precocemente, tale differenza tra i due tipi di malattie invalidanti è minima o assente.
Le più comuni manifestazioni cliniche delle patologie invalidanti sono riscontrabili in una limitazione, un’impotenza o una assenza di adeguate capacità prestazionali individuali a livello:
- motorio-prassico,
- cognitivo-relazionale,
- sensoriale,
- comunicativo,
- della consapevolezza del Sé.

5.6. Problematiche psicologiche delle malattie invalidanti
Le problematiche psicologiche sono dovute essenzialmente a:
- l’accettazione della disabilità e la consapevolezza dei propri limiti;
- l’essere riconosciuto come persona;
- le difficoltà relazionali (rapporti tra pari, inserimento sociale);
- la definizione dell’immagine, della stima e della fiducia di sé e del proprio ruolo;
- la percezione del sé corporeo e la gestione della sessualità;
- la persistenza in una condizione di dipendenza emotivo-relazionale con una accentuazione del legame simbiotico con il caregiver.
Queste problematiche, comuni a tutte le disabilità, assumono poi diverse sfumature e connotazioni in riferimento alla presenza di disabilità congenite o acquisite, temporanee o permanenti.
6. Strumenti diagnostici e terapeutici più comunemente usati
Le indagini a cui vengono sottoposti i pazienti variano, sia nel tipo che nella frequenza, in base al tipo di patologie. Possiamo suddividere le procedure diagnostiche in:
- indagini non invasive;
- indagini e/o procedure invasive.
In alcuni casi particolari, le procedure invasive vengono utilizzate non solo a scopo diagnostico ma anche terapeutico.
Infine, vi sono alcune procedure invasive utilizzate esclusivamente a scopo terapeutico.
Tutte le indagini invasive provocano dolore di entità variabile.
Le indagini diagnostiche non invasive
Le indagini strumentali non invasive a cui far riferimento sono essenzialmente raggruppabili in tre gruppi:
- radiologiche: radiografie standard; tomografia assiale computerizzata (TAC); la risonanza magnetica nucleare (RMN);
- ecografiche: l’ecografia, l’ecocolordoppler;
- scintigrafiche: scintigrafia; SPECT; PET.
Procedure terapeutiche e diagnostiche invasive
In alcuni casi, la stessa procedura può essere usata sia per fare una diagnosi che per eseguire una terapia. Le metodiche invasive più frequentemente utilizzate sono:
- la toracentesi, in caso di versamento pleurico;
- la paracentesi, in caso di versamento addominale (ascite).
Sia la toracentesi che la paracentesi possono essere esplorative (diagnostiche) o evacuative (terapeutiche).
La puntura lombare, utile nelle patologie che possono coinvolgere il sistema nervoso centrale, può essere sia diagnostica (esplorativa) che terapeutica.
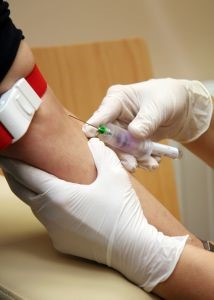
Le procedure diagnostiche invasive comprendono:
- i prelievi di sangue venoso, utilizzati per eseguire numerose indagini di laboratorio;
- l’agoaspirato midollare e rachicentesi, nel sospetto di una emopatia;
- l’agoaspirato midollare e rachicentesi, nel sospetto di una emopatia;
- l’angiografia, riservata in casi selezionati.
Alcune procedure invasive sono utilizzate esclusivamente a scopo terapeutico.
Tra queste particolarmente importanti sono:
- le procedure aferetiche, quali la leucaferesi e la plasmaferesi;
- le procedure di cateterizzazione, tra cui l’inserimento e la manutenzione del catetere venoso centrale e del catetere vescicale.
Il drenaggio è una procedura che può seguire un intervento chirurgico, una toracentesi o una paracentesi evacuativa.
Tutte le procedure che un bambino si trova ad affrontare, anche quelle non invasive, provocano delle problematiche di tipo psicologico, in particolare ansia e paura. È il caso di apparecchiature di grandi dimensioni ma con abitacolo per esame chiuso o ridotto (es. RMN), a volte molto rumorose, sempre sofisticate.
Le indagini e le procedure invasive determinano nel bambino, oltre all’ansia e alla paura, anche dolore, di intensità e durata variabile.
La conoscenza del tipo di esame da affrontare può ridurre il livello di ansia del bambino.

7. Approcci terapeutici curativi
Gli approcci terapeutici a cui possono venire sottoposti i pazienti variano in base al tipo di patologia. In generale, possiamo suddividere gli approcci terapeutici in:
- curativi,
- di supporto.
Gli approcci terapeutici curativi più frequentemente utilizzati comprendono:
- la chirurgia;
- la terapia medica, che include la chemioterapia e la terapia immunosoppressiva;
- la radioterapia, il trapianto d’organo e di cellule staminali.
Le terapie di supporto più frequentemente utilizzate comprendono:
- la terapia trasfusionale;
- la terapia nutrizionale;
- la terapia dialitica;
- la terapia riabilitativa;
- le procedure aferetiche;
- l’ossigenoterapia.
Trattamento chirurgico
L’approccio chirurgico può essere utilizzato sia a scopo diagnostico che terapeutico.
Nei linfomi, l’asportazione di un linfonodo “in toto” o di un suo frammento (biopsia) permette la definizione diagnostica.
In alcuni tipi di tumori, l’asportazione completa della massa può essere la pratica terapeutica risolutiva. In altri tipi di tumore con caratteristiche particolari per sede, natura e volume, l’escissione completa è preceduta da un trattamento pre-operatorio chemio e/o radioterapico che possono ridurre le dimensioni del tumore.
Trattamento chemioterapico
L’approccio chemioterapico, fondamentale nella maggior parte dei tumori infantili, prevede l’uso di differenti farmaci, somministrati a dosaggio diverso, in base sia al tipo di patologia che alla fase della malattia.
Farmaci “ad alte dosi” vengono, generalmente, utilizzati nella fase di attacco della malattia e nel consolidamento della risposta ottenuta, mentre a dosi convenzionali o “standard” vengono utilizzati nella terapia di attacco e di mantenimento di alcune patologie.
I chemioterapici vengono frequentemente impiegati in associazione, meno raramente in monoterapia.
La chemioterapia (antiblastica) può essere somministrata con varie modalità: per via endovenosa breve o in infusione continua, per via intramuscolare, per bocca, per via intratecale.
Terapia Immunosoppressiva
I farmaci più comunemente impiegati sono il cortisone e la ciclosporina somministrabili per via endovenosa o per bocca.
Alcuni chemioterapici ed il siero antilinfocitari vengono utilizzati come farmaci immunosoppressori in casi particolari.
Inoltre, anche una particolare procedura aferetica chiamata linfofotoaferesi , può essere utilizzata nella GvHD resistente ai farmaci immunosoppressori.
Trattamento radiante
La radioterapia è un trattamento che può essere impiegato da solo o in associazione alla chemioterpia.
Il trattamento radiante può essere utilizzato a scopo:
- curativo: in alcuni tumori radiosensibili;
- contenitivo: per ridurre la progressione di una malattia resistente ai chemioterapici;
- profilattico: per prevenire eventuali localizzazioni da malattia.
La sede di irradiazione e le modalità di somministrazione dipendono dal tipo di tumore e dalla fase della malattia.
La radioterapia è anche utilizzata, in associazione a chemioterapici ad alte dosi, nei regimi di condizionamento per il trapianto di cellule staminali.
Trapianti d’organo
I trapianti d’organo più comunemente eseguiti in età pediatrica coinvolgono il rene, il fegato ed il cuore, a causa di alcune malformazioni o patologie non trattabili con altri tipi di terapie ed in particolare:
- nefropatie, insufficienza renale cronica in stato avanzato;
- epatopatie, cirrosi epatica, malattie metaboliche, malformazioni congenite;
- cardiopatie, cardiomiopatie in stadio avanzato, malformazioni congenite.
Il rigetto dell’organo trapiantato rappresenta la complicanza più comune dei trapianti.
La profilassi ed il trattamento del rigetto vengono eseguiti mediante la somministrazione di terapia immunosoppressiva, la cui durata è molto variabile.
Trapianti di cellule staminali
Le cellule staminali utilizzate nel trapianto possono provenire da fonte diversa. In base al tipo di donatore si distinguono diversi tipi di trapianto:
- allogenico, in cui il donatore è diverso dal ricevente e può essere: un familiare o un donatore volontario;
- autologo, in cui il ricevente è anche il donatore.
La fonte di cellule staminali può essere rappresentata dal sangue periferico, dal sangue cordonale o placentare, dal sangue midollare.
Nel caso di trapianto allogenico è indispensabile che sia disponibile un donatore compatibile; in casi particolari si può ricorrere ad un donatore parzialmente compatibile.
L’indicazione ai diversi tipi di trapianto è condizionata dal tipo di patologia e dalla fase di malattia.
Terapia medica di supporto
Il progressivo miglioramento nella prognosi delle patologie onco-ematologiche infantili è dovuto in parte all’uso più razionale e tempestivo della terapia medica di supporto, di cui le più largamente codificate sono:
- la terapia antinfettiva, fondamentale nella cura delle emopatie;
- la terapia nutrizionale, utile nel trattamento di tutte le neoplasie del bambino;
- la terapia antiemorragica, fondamentale nella cura delle emopatie; la profilassi;
- la terapia antiinfettiva, fondamentale nella prevenzione e nel trattamento delle infezioni;
- la terapia antiemorragica, fondamentale nella cura delle emopatie; la profilassi;
- la terapia antiinfettiva, fondamentale nella prevenzione e nel trattamento delle infezioni;
- la terapia antiemetica ha lo scopo di prevenire la nausea ed il vomito indotti dalla chemioterapia.
Terapia Trasfusionale
La terapia trasfusionale tradizionale prevede l’impiego di emoderivati , raccolti, lavorati, controllati e distribuiti dai Centri trasfusionali.
- La trasfusione di emazie o globuli rossi concentrati è riservata in caso di grave anemia;
- La trasfusione di concentrati piastrinici viene impiegata nelle gravi piastrinopenie con o senza sintomatologia emorragica;
- L’infusione di plasma è utile per correggere gravi alterazioni coagulative con o senza sintomatologia emorragica;
- Le trasfusioni di globuli bianchi sono rarissime e riservate a casi particolari.
Terapia dialitica
La terapia dialitica o dialisi è riservata ai bambini con insufficienza renale, sia acuta che cronica:
- Nell’insufficienza renale cronica, la dialisi viene in genere eseguita in day-hospital con una frequenza che dipende dalla gravità della nefropatia.
- L’insufficienza renale acuta è una complicanza che può verificarsi in corso di altre patologie: in questo caso la dialisi viene eseguita in reparto, quotidianamente.
I pazienti, durante la dialisi possono presentare crampi alle mani o alle gambe e cefalea.
Terapia Riabilitativa
La terapia riabilitativa ha come fine quello di riportare alle condizioni originarie (o almeno ad una situazione il più vicino possibile ad esse) una funzione compromessa a seguito di un evento acuto.
Va distinta dalla terapia abilitativa, ove questa indica l’insieme degli interventi finalizzati a favorire l’acquisizione di una funzione il cui sviluppo è stato impedito o fortemente compromesso da un evento congenito, il più spesso a carattere lesionale.
Il termine Terapia Riabilitativa, facendo riferimento alla definizione dell'Organizzazione Mondiale della Sanità (O.M.S.), viene utilizzato per definire quell‘"insieme di interventi che mirano allo sviluppo di una persona al suo più alto potenziale sotto il profilo fisico, psicologico, sociale, occupazionale ed educativo, in relazione al suo deficit fisiologico o anatomico e all'ambiente".
Procedure Aferetiche
L’aferesi è una procedura che prevede la rimozione selettiva, per filtrazione, di un componente del sangue. La strumentazione e la procedura sono simili a quelle utilizzate nella dialisi.
Le procedure aferetiche, più frequentemente utilizzate nei piccoli pazienti, sono:
- la leucaferesi, procedura che, attraverso un separatore cellulare, permette la separazione e raccolta dei globuli bianchi;
- la plasmaferesi, procedura utilizzata per rimuovere la componente proteica del sangue, il plasma.
Ossigenoterapia
L’ossigenoterapia viene utilizzata nell’insufficienza respiratoria, sia acuta che cronica.
Nei reparti, in genere, l’ossigeno può essere erogato attraverso dispositivi fissi alla parete, comprensivi di attacco per l’umidificatore.
A domicilio, l’erogazione di ossigeno può avvenire con due sistemi:
- bombola per l’ossigeno gassoso, utile per le urgenze;
- contenitore criogenico per l’ossigeno liquido, per terapia a lungo termine.
L’ossigeno può essere somministrato al paziente attraverso dispositivi medici quali ad esempio: cannule nasali, mascherine, sondini o cannule tracheostomiche.

8. Complicanze nelle terapie di supporto
Gli effetti collaterali e le complicanze delle terapie utilizzate dipendono
dal tipo di approccio. In base al tempo di comparsa, possono essere classificati in:
1) complicanze o effetti collaterali acuti (precoci), quando insorgono contemporaneamente o subito dopo la fine della terapia (entro pochi giorni);
2) complicanze a medio termine, quando si sviluppano a breve distanza dalla terapia (entro giorni o poche settimane);
3) complicanze tardive, quando compaiono a distanza di mesi o anni dalla terapia.
Effetti collaterali acuti delle terapie curative
Gli effetti collaterali acuti della chemioterapia dipendono dal tipo di farmaco, dal dosaggio e dalla modalità di somministrazione.
Quelli più frequentemente osservati sono: nausea e vomito, febbre, cefalea, malessere generale, debilitazione fisica.
Gli effetti collaterali acuti della radioterapia dipendono dalla sede e dall’estensione dell’ irradiazione e dalle modalità di somministrazione.
Nella radioterapia estesa a tutto il corpo, che viene impiegata nel condizionamento dei trapianti, gli effetti collaterali acuti sono simili a quelli della chemioterapia.
Gli effetti collaterali acuti della terapia immunosoppressiva possono essere: ritenzione idrica, ipertensione, alterazione della funzionalità renale.
Le complicanze precoci della chemioterapia sono dovute all’azione su “tessuti con elevata attività proliferativa quali il midollo osseo e le mucose. Le complicanze più frequenti sono, quindi:
- come conseguenza del danno sulle mucose: mucosite, dolori addominali con o senza diarrea;
- come conseguenza dell’azione sulle cellule midollari: anemia, emorragie sia cutanee che mucose, e infezioni (batteriche, fungine e virali).
Le complicanze acute dell’intervento chirurgico dipendono dal tipo e dall’estensione dell’intervento. Il dolore, di entità variabile è sempre presente. Il sanguinamento e le infezioni sono invece eventi più rari.
Anche la terapia di supporto, malgrado la sua funzione, può provocare delle complicanze o effetti collaterali acuti.
In particolare, nel corso di trasfusioni di emoderivati, soprattutto di concentrati piastrinici, possono verificarsi reazioni, causate da un eccessiva reazione immunitaria. Possono essere localizzate (pomfi, eritema cutaneo) e/o sistemiche (brividi e febbre) che regrediscono con terapia cortisonica.
Quando la terapia antidolorifica comprende l’uso della morfina, il bambino può presentare sonnolenza con difficoltà di concentrazione e disturbi addominali.
Complicanze a medio termine
Le complicanze a medio termine delle terapie curative sono rappresentate dalle modificazioni dell’aspetto fisico:
- l’alopecia è quella di più frequente riscontro dopo chemioterapia o radioterapia craniale;
- la ritenzione idrica con gonfiore eccessivo è secondaria a terapia cortisonica;
- le cicatrici e le menomazioni chirurgiche;
- l’ ipertricosi si evidenzia durante terapia immunosoppressiva.
Le complicanze a lungo termine delle terapie di maggior riscontro sono:
- danni a carico del sistema nervoso centrale, con alterazioni delle funzioni neurocognitive, nei bambini trattati con chemioterapia associata a radioterapia craniale;
- sviluppo di neoplasie secondarie, sia dopo chemioterapia che dopo terapia immunosoppressiva.
Complicanze a lungo termine
Le complicanze a lungo termine delle terapie sono:
- endocrinopatie, soprattutto danni funzionali tiroidei con ipotiroidismo e un ritardo nello sviluppo. Sono più frequenti nei bambini sottoposti a trapianto di midollo osseo;
- epatopatie, dovute sia alla chemioterapia che a infezione da virus dell’epatite;
- persistenza di handicap fisici dopo interventi chirurgici destruenti.

9. Strumenti per la raccolta informazioni
Non esistono norme generali, valide per tutte le realtà ospedaliere, che regolano l’accesso dei docenti alla documentazione sanitaria.
Qualora l’insegnante fosse interessato a reperire informazioni dettagliate su un singolo paziente, è bene quindi che si rivolga al personale sanitario per avere indicazioni sulle regole vigenti presso il reparto.
Tra le tipiche modalità e i tipici strumenti per la raccolta e lo scambio di informazioni relative all’operatività quotidiana all’interno di un reparto ospedaliero ci sono:
1) La cartella clinica
Rappresenta il principale strumento utilizzato nella pratica clinica, sia ambulatoriale che di ricovero, per la raccolta delle informazioni. Vi sono raccolte tutte le notizie inerenti alla storia clinica del paziente (le famiglie di origine, gli ascendenti ed i collaterali, la gravidanza, il parto, il periodo neonatale, le tappe di sviluppo psicomotorio, le abitudini di vita, i life-events, le malattie pregresse le cause e/o le motivazioni che hanno determinato il ricovero e/o il controllo attuale).
Contiene inoltre:
- la descrizione dell’obiettività clinica generale,
- il diario clinico ed infermieristico,
- i referti degli esami eseguiti,
- ogni altra documentazione relativa al momento di ricovero e/o utile per l’inquadramento clinico e diagnostico del paziente.
Raccoglie tutte le informazioni relative alle condizioni cliniche del paziente ricoverato; viene quotidianamente aggiornato dai medici di reparto e solitamente è conservato dentro la cartella clinica.
3) Il diario infermieristico
Raccoglie tutte quelle informazioni utili al personale infermieristico per la gestione quotidiana del paziente: lo stato di salute e le particolari attenzioni richieste, le indicazioni dietetiche e alimentari, gli interventi e gli esami richiesti ed effettuati, le terapie prescritte e chi le ha somministrate, ecc.
